
광고

뉴스
전체 보기 ›
목에 걸리는 느낌이 계속된다면, 단순 피로보다 원인 질환 확인해야

만성피로와 코골이, 수술 없이 개선하려면 생활 속 원인부터 살펴야

아침에 먹는 올리브유, 정말 건강에 도움 될까

갑자기 손가락이 하얗게 변하고 저리다면 ‘버거병’ 신호일 수 있다

아침마다 얼굴이 붓는다면, 나트륨 배출을 돕는 생활 습관부터 점검해야
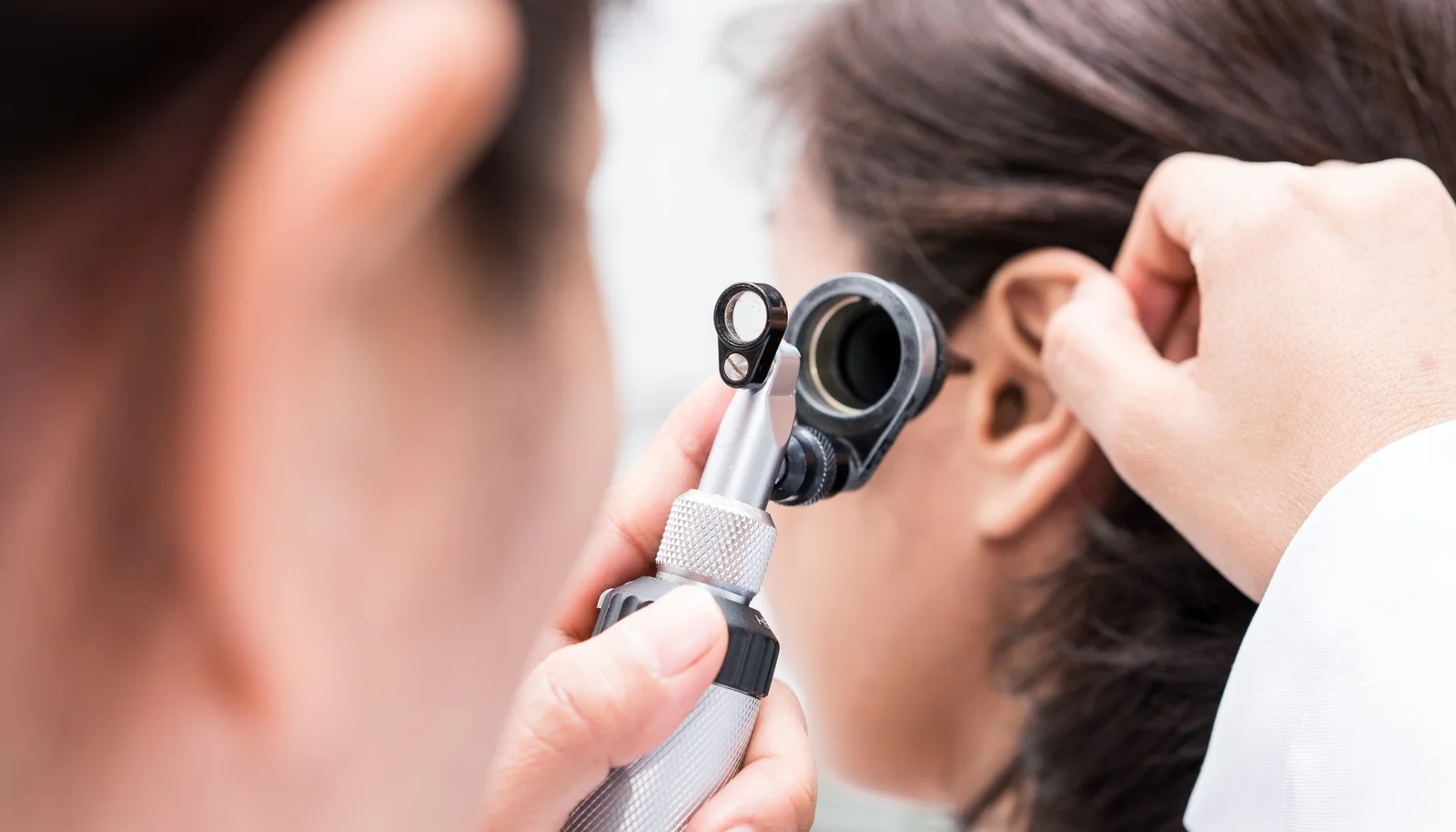
내 목소리와 숨소리가 귀 안에서 울린다면, 개방성이관증 의심해야

“강아지가 갑자기 산책을 싫어한다면” 단순 게으름이 아닐 수 있다

“고양이가 갑자기 높은 곳에 오르지 않는다면” 노화 아닌 질환 신호일 수 있다

“손가락 마디가 붓고 아프다면” 단순 관절 피로 아닌 류마티스관절염 신호일 수 있다

손목이 저리고 밤에 더 심해진다면 손목터널증후군 의심해야









